- Dénutrition Pédiatrique Orale ou Entérale
- Dénutrition Adulte Orale ou Entérale
Nutrition médicale : lever les freins et changer les regards
- Pédiatre
- Médecin Généraliste
- Neurologue
- Diététicien
- Gastroentérologue
Il nous manque vos centres d’intérêts pour profiter au mieux de votre expérience personnalisée
Nutrition médicale en complémentation orale
(D’après la communication du Dr Johann Morizot, Annecy)
Le bénéfice de la mise en place d’une supplémentation orale (CNO) individualisée a été mis en évidence dans l’étude EFFORT (Schuetz P et al. Lancet 2019 ; 393(10188):2312-2321) qui comparaît en double aveugle une intervention diététique systématique (n=1 050 vs absence d’intervention (n=1 038) chez des patients à risque de carence nutritionnelle. Cette intervention se faisait à 3 niveaux : 5 jours d’adaptation orale +/-CNO avec une cible > 75 % des besoins, alimentation entérale en cas d’échec à J5 puis parentérale en cas d’échec à J10. Les résultats ont montré une réduction de la mortalité toutes causes à J30 (7 % vs 10 % dans le groupe contrôle ; p=0,011). Pendant le séjour à l'hôpital, les objectifs caloriques ont été atteints chez 800 (79 %) patients et les objectifs protéiques chez 770 (76 %) patients sur les 1 015 patients du groupe d'intervention. Au bout de 30 jours, 232 (23 %) patients du groupe d'intervention ont présenté un évènement clinique défavorable, contre 272 (27 %) des 1 013 patients du groupe témoin (OR ajusté 0,79 [IC à 95 % 0,64-0,97], p = 0,023). Il n'y avait aucune différence entre le groupe d'intervention et le groupe témoin quant à la proportion de patients ayant présenté des effets secondaires liés au soutien nutritionnel (162 [16 %] contre 145 [14 %], OR ajusté 1,16 [0,90-1,51], p = 0,26).
Un CNO personnalisé est donc efficace sur un critère « dur » comme la mortalité à J30 mais qu’en est-il de la compliance (% du volume prescrit réellement consommé) ? Une étude (Hubbart GP et al. Clin Nutr 2012 ;31(3) :293-312) retrouve une moyenne globale de 78 % (37-100 %), de 67 % à l’hôpital et de 81 % en ville ce qui peut sembler peu mais qui finalement se compare favorablement à l’observance du traitement dans des pathologies chroniques telles que l’hypertension artérielle, le diabète, l’insuffisance cardiaque ou l’asthme … Car le CNO est un traitement avec une indication, une posologie, une efficacité et un arbre décisionnel : prendre quotidiennement des CNO est un comportement qui peut être mis en parallèle avec le modèle de l’entretien motivationnel (modèle de Prochaska & DiClemente : pré-contemplation, contemplation, préparation, action, maintenance et rechute).
Quels sont les freins ? Une étude très récente (Liljeberg E et al. Nutr Res Rev 2025;38(2):407-427) a identifié pas moins de 59 barrières et facilitateurs. Parmi les freins, on retiendra les difficultés d’alimentation, la sévérité de la maladie, la dépendance dans les activités quotidiennes, la chirurgie ou la radiothérapie au niveau gastrointestinal, les effets indésirables des CNO … Il a été retrouvé aussi des facilitateurs : faible volume des préparations, apport énergétique important, perception du patient sur le bénéfice pour son état de santé, personnalisation et suivi du traitement, approche centrée sur la personne, variété des goûts et des textures …
En conclusion, le CNO est un traitement hautement efficace et peu cher. Le rôle du diététicien travaillant au sein d’une équipe formée et organisée est ici majeur. Il sera idéalement formé à l’entretien motivationnel et il est important qu’il puisse réévaluer précocément l’observance. Il devra discuter rapidement une nutrition entérale (NE) en cas d’échec, en particulier en situation d’anorexie.
Nutrition entérale : où se situent les freins ?
(D’après la communication du Dr Frédéric Valla, Lyon)
Les freins à la mise en place d’une nutrition entérale sont multiples qu’il s’agisse du patient, des aidants mais aussi des soignants (figure) ou du point de vue administratif même si la France est plutôt bien placée dans ce domaine grâce au remboursement des produits. Si les patients font généralement confiance et ont conscience des bénéfices des propositions thérapeutiques, ils peuvent aussi exprimer une résistance : « oui, … mais non ». L’absence de gain immédiat (système de récompense) met en jeu une mécanique émotionnelle et motivationnelle.
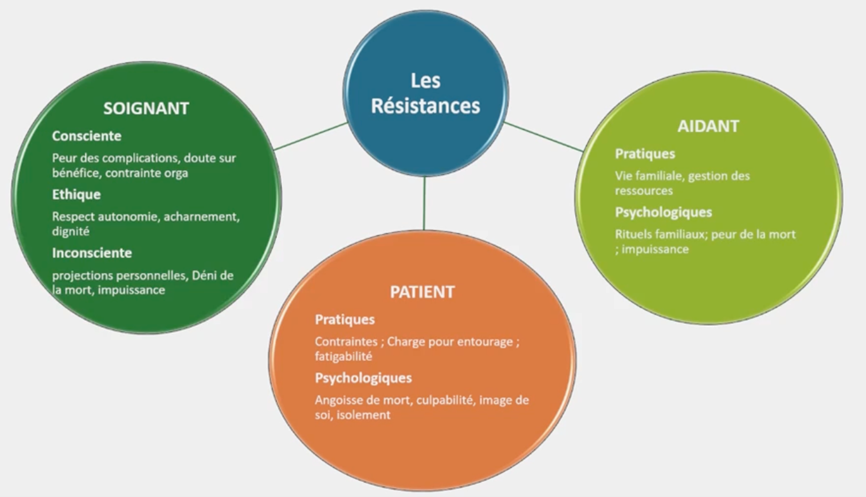
Figure : les résistances à l’instauration d’une nutrition entérale
Deux grands principes théoriques de la relation patient-médecin sont à mettre en perspective :
Les principes des techniques relationnelles sont de valider l’émotion, de poser des questions ouvertes, de comprendre les valeurs et d’éviter de minimiser, d’imposer et d’entrer dans un rapport de force. De fait, l’entretien motivationnel vise à engager (valider l’émotion, entrer dans la relation et montrer qu’on est ensemble, reconnaître le droit d’avoir des résistances, des craintes et des peurs) , à focaliser (clarifier ce qui pose problème et identifier la vraie inquiétude), à évoquer (explorer l’ambivalence et les valeurs, amener le patient à exprimer ce qu’il pourrait gagner et par ses propres mots) et enfin, planifier (co-construire une relation acceptable et, après, envisager une décision ou un essai).
Une enquête (via le questionnaire NutriQoLÒ) a évalué la qualité de vie chez les patients avec une Nutrition Entérale à Domicile (NED) et fait ressortir à la fois des freins et des facilitateurs (Schneider SM et al. Nutr Clin Metab 2024 ;38(4) :233-237) :
Pour lever ces freins, il importe de repenser les horaires et les modalités d’administration, d’optimiser l’autonomisation, la formation et l’éducation thérapeutique. Le matériel doit aussi être adapté, en lien avec le prestataire de santé à domicile : volume sonore de la pompe, calibre et système de fixation de la sonde, auto-sondage … Il importe également de repositionner le soin nutritionnel dans le contexte de la prise en charge globale, de suivre le patient et de réévaluer la situation, de distinguer les problématiques en lien avec la NED et celles de l’intestin malade ou de la pathologie sous-jacente.
Un point sur la nutrition parentérale : pour qui ? comment ?
(D’après la communication du Pr Francisca Joly, Clichy)
Les prescripteurs potentiels de nutrition parentérale à domicile (NPAD) viennent de différents horizons mais les cancers représentent 77,5 % des indications de NPAD (Lescut D et al. Nutr Clin Metab 2023 ;37(3) :149-154). Il s’agit de parcours de soins compliqués avec des complications immédiates possibles : syndrome de renutrition inappropriée, troubles de la glycémie, complications ioniques, hypertriglycéridémie, anomalies du bilan hépatique, conséquences de carences, décompensation cardiaque et conséquences psycho-sociales. A long terme, on retiendra les possibilités de thromboses veineuses, de troubles du métabolisme osseux, des infections du cathéter, d’insuffisance rénale terminale, de stéatose et de fibrose hépatiques ainsi que des syndromes anxio-dépressifs.
Concernant la perception des patients, une étude observationnelle a évalué la qualité de vie, les avantages et les inconvénients ressentis par le patient en NPAD (Schneider A et al. Support Care Cancer 2024 ;32(12) :834).139 adultes avec des tumeurs solides à un stade avancé ont été inclus dans 10 hôpitaux allemands et le suivi a duré 12 semaines. A la semaine 4, la variation moyenne par rapport à l’inclusion du score FACT-G total (Functional Assessment of Cancer Therapy-G) était de 0,9 (IC 95 % : - 2,4 ;4,2) points montrant une stabilité de la qualité de vie. La nutrition parentérale (NP) était associée à peu de complications, avec un faible taux de réadmission à l’hôpital pour des problèmes liés au cathéter (n=5 ; 3,8 %). Dans l’évaluation par les patients des avantages de la NP, les valeurs moyennes à la semaine 4 variaient entre 7,6 et 8,5 sur une échelle de Likert à 10 points. Le fardeau le plus souvent perçu était la mobilité restreinte.
Côté professionnels de santé, une enquête multicentrique internationale réalisée auprès de 130 chirurgiens digestifs met en avant le besoin de mieux connaître les indications de la NP (81 % des répondants)(Duran-Poveda M et al. Clin Nutr ESPEN 2022 ;50 :138-147). L’inclusion de la NP dans les recommandations RAAC (79 %) aideraient davantage les professionnels de santé à débuter une NP. Quels sont les freins ? ils sont complexes et ne font que peu l’objet de publications, qu’il s’agisse des indications, de la prescription, de la complexité de la logistique, de la peur des complications et de celle de devoir assurer un suivi (métabolique, technique, nutritionnel). Se pose aussi la question de la responsabilité du suivi et de la peur de ne pas avoir les compétences. Un arbre décisionnel a été publié il y a une dizaine d’années par une équipe française et peut aider à la prise de décision (Bouteloup C et al. Nutr Clin Metab 2014 ;28 :52-6)(figure).
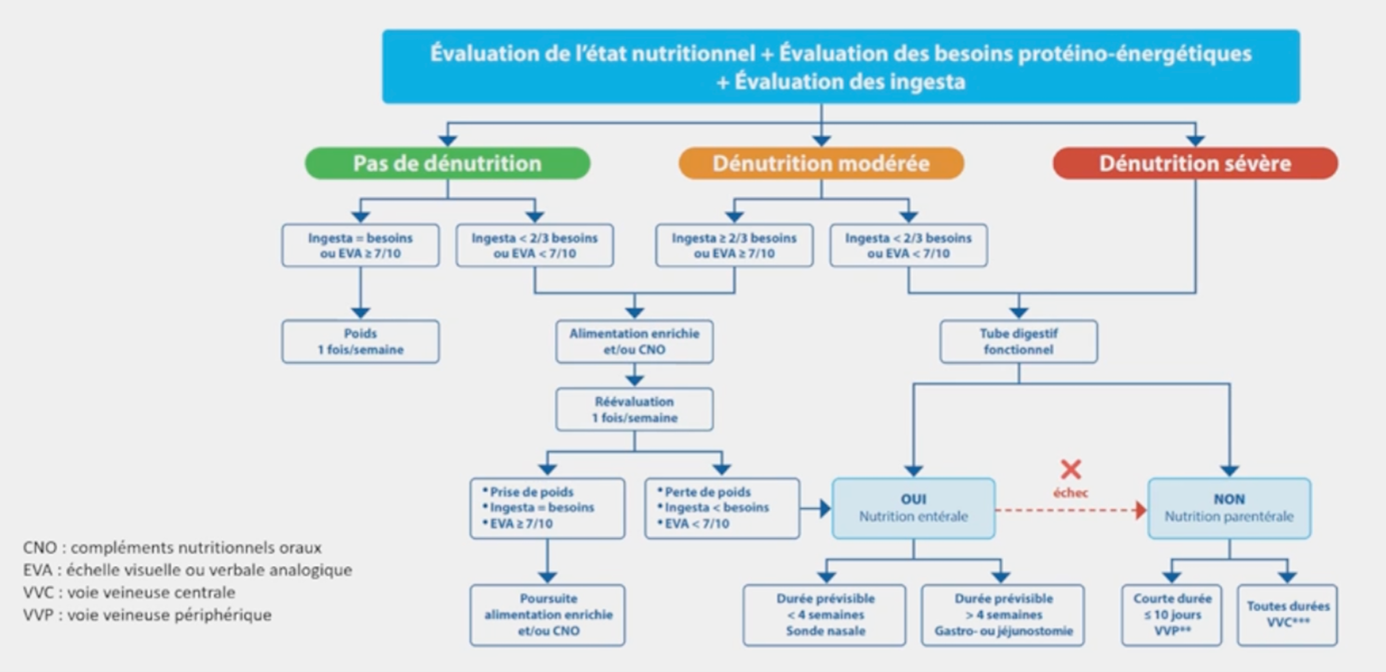
Concernant les infections liées au cathéter (ILC), la prévalence ne semble pas plus importante en cancérologie que dans d’autres indications. Les Recommandations de l’ESPEN (Pironi L et al. Clin Nutr. 2020 39(6):1645-1666) mettent en avant l’éducation des soignants et des aidants, une hygiène rigoureuse des mains, la désinfection systématique des raccords, l’usage de cathéters veineux centraux (CVC) tunnélisés mono-luminaux de préférence, l’usage de chlorhexidine 2 % pour la désinfection de la peau et des raccords, le changement de pansement au moins une fois par semaine et un verrou de taurolidine. Ne sont pas en revanche recommandés l’usage de filtres, le replacement en routine des CVC, une prophylaxie antibiotique et les verrous d’héparine.
Comment lever les freins ? Etre plus précis sur les indications, notamment en oncologie, former le prescripteur pour éviter les complications, associer équipe pluridisciplinaire et parcours de soins, identifier des aides à la mise en place et au suivi, place des infirmières de pratique avancée (IPA) … le Pr Joly a également rappelé la nécessité de délégation médico-diététique et le besoin d’innovation dans les parcours de soins.