- Dénutrition Pédiatrique Orale ou Entérale
- Dénutrition Adulte Orale ou Entérale
Polyhandicap et personnalisation de la prise en charge nutritionnelle
- Pédiatre
- Médecin Généraliste
- Neurologue
- Diététicien
- Gastroentérologue
Il nous manque vos centres d’intérêts pour profiter au mieux de votre expérience personnalisée
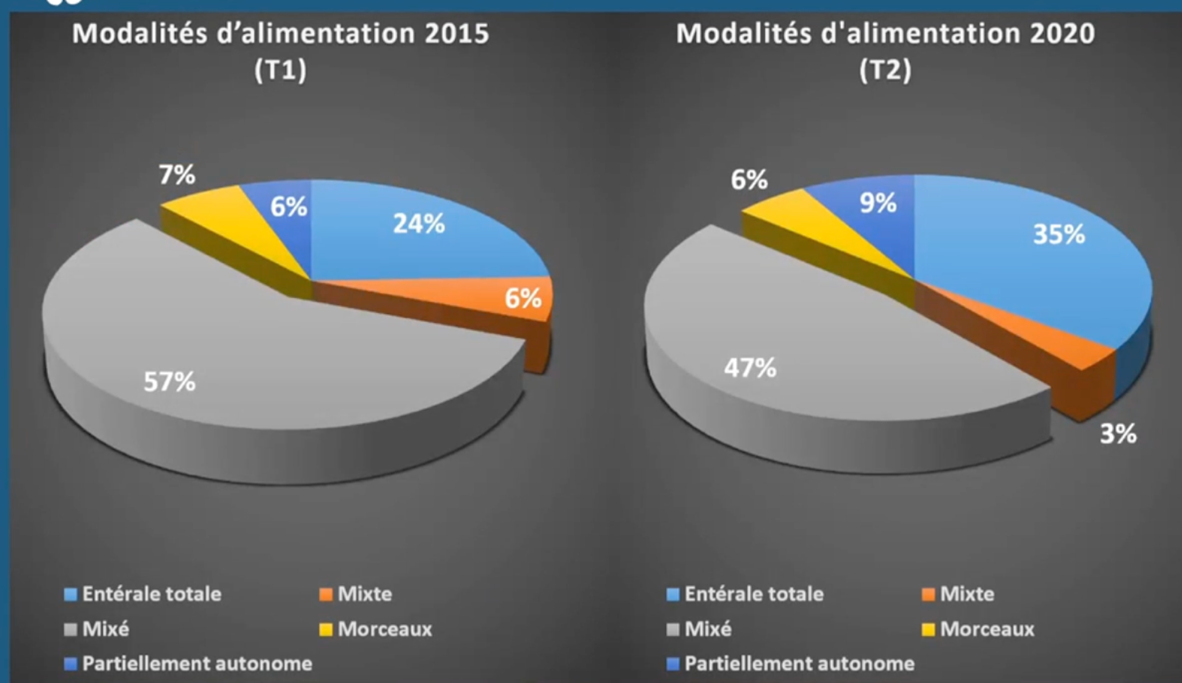
Cohorte Eval-PLH : épidémiologie nutritionnelle et polyhandicap
(D’après la communication du Dr Marie-Christine Rousseau, CEReSS – Centre d’Etude et de Recherches sur les Services de Santé, Marseille)
Entre 2017 et 2024, la définition du polyhandicap (PLH) a évolué : pour l’HAS en 2020, il s’agit d’une situation de vulnérabilité provoquée par une lésion cérébrale grave et sur un cerveau immature/en développement, généralement avant l’âge de 2 ans avec un caractère irréversible du PLH. Si l’on se réfère au PNDS 2020, il s’agit d’handicaps graves et multiples (absence de marche autonome, pas de langage oral signifiant et déficience intellectuelle profonde). Plus récemment (2024), l’expertise collective de l’Inserm a défini un socle commun : lésion(s) sur un cerveau en développement, étiologies fixées ou progressives, déficiences mentales et physiques sévères et dépendance totale à autrui. L’estimation en France (données RHEOP 2021) est de 0,5 cas/1 000 personnes. MC Rousseau a présenté les résultats de la cohorte Eval-PLH dont les principaux objectifs étaient de caractériser le PLH, le recours au système de soins et l’impact du PLH sur les aidants. Les résultats portent sur 1 007 personnes PLH, 400 parents et 400 soignants avec plusieurs périodes : 2015-2016 (875 patients inclus, 492 en longitudinal), 2020-2021 (623 patients inclus et suivis) et 2025-2026 (en cours).
Composition corporelle, fonction musculaire et calorimétrie
(D’après la communication d’Estelle Mayan, Diététicienne, Garches)
Les personnes polyhandicapées présentent plusieurs spécificités : faible masse musculaire et grasse, risque d’ostéoporose et d’ostéopénie, morphologie variable … Le suivi de l’état nutritionnel se heurte en pratique à plusieurs difficultés : mesure du poids et de la taille, IMC non fiable et, pour la pédiatrie, courbes de croissances non adaptées au polyhandicap. L’évaluation nutritionnelle s’appuie sur le choix d’outils adaptés aux contraintes du polyhandicap, la corrélation systématique avec l’anthropométrie, la biologie, la clinique et le témoignage des aidants. L’interprétation des valeurs absolues doit être prudente.
Les mesures anthropométriques se font avec des outils adaptés au handicap : estimation de la taille (mesure par segments comme la hauteur talon-genou par exemple), mesure du poids grâce à un lève-malade, courbes de croissance descriptives et spécifiques aux enfants polyhandicapés (Recommandations du GFHGNP – Groupe Francophone d’Hépatologie-Gastroentérologie et Nutrition Pédiatrique).
Sur l’évaluation de la composition corporelle :
Concernant l’impact des troubles de la fonction musculaire sur l’évaluation nutritionnelle et les besoins énergétiques, la variabilité importante de l’activité musculaire entraine des dépenses énergétiques très différentes d’une personne à l’autre. La masse musculaire influence directement la dépense énergétique de repos (DER). Les formules théoriques pour calculer la DER sont peu fiables chez le patient polyhandicapé. Elle peut en effet être calculée avec des formules prédictives mais qui prennent en compte des facteurs de correction (activité physique, niveau d’agression, croissance en pédiatrie) qui sont à réévaluer régulièrement. La calorimétrie indirecte peut être une solution pour une DER fiable : elle mesure la consommation d’oxygène et la production de gaz carbonique pour la calculer mais nécessite un matériel adapté et coûteux, un personnel formé, un environnement rassurant (repos depuis 20 à 30 mn, calme, absence de stress et respiration régulière) et une bonne installation posturale ce qui est difficile à obtenir chez les personnes polyhandicapées. Il s’agit donc d’une méthode de référence mais dont l’indication est à discuter dans des situations complexes.
En conclusion, la prise en charge nutritionnelle vise à prévenir les complications de santé et à améliorer la qualité de vie des personnes polyhandicapées. Une approche pluridisciplinaire et individualisée est essentielle, adaptée à chaque étape de la vie (enfance, âge adulte et fin de vie). L’évaluation nutritionnelle repose sur divers outils, à compléter systématiquement par l’analyse clinique et les données biologiques. Certains outils de référence restent difficiles à appliquer en pratique chez les patients polyhandicapés, soulignant l’importance de l’expertise clinique et de l’adaptation.
Quels besoins énergétiques et protéiques chez l’enfant PLH ?
(D’après la communication du Pr Noël Peretti, Lyon)
L’expertise collective de l’INSERM 2024 a défini un socle commun pour la définition du polyhandicap : il s’agit d’une conséquence définitive d’un désordre, d’une anomalie ou d’une lésion survenue sur un cerveau en développement ou immature avec déficience mentale sévère à profonde, déficit moteur grave et restriction extrême des capacités de communication et de relation, d’autonomie et de mobilité. Cette entité syndromique nécessite à tout âge de la vie un accompagnement spécialisé permanent qui associe soins spécifiques, éducation, communication et socialisation.
Les spécificités des besoins énergétiques et protéiques de l’enfant par rapport à l’adulte prennent en compte la croissance avec des besoins protéiques élevés en lien avec la synthèse tissulaire (nourrisson : 3 vs 0,8 à 1,2 g/kg/j chez l’adulte). Chez l’enfant PLH, une grande hétérogénéité nécessite une personnalisation des apports : variabilité du niveau de mobilité et d’activité physique, de la gravité neurologique (spasticité, épilepsie, tonicité), altération de la composition corporelle et état nutritionnel variable (de dénutri à obèse). Le risque de dénutrition est de l’ordre de 30 à 50 % chez ces enfants : diminution des apports (troubles de la mastication, de la déglutition, difficultés posturales), troubles gastro-intestinaux (dysphagie, reflux gastro-oesophagien, constipation) et augmentation des besoins (hypertonie, épilepsie associée). Celui d’obésité est estimé à 10 à 15 % : activité réduite, DER diminuée, erreurs d’évaluation des apports et nutrition entérale. Si la dénutrition est fréquente chez l’enfant avec polyhandicap, elle est également insidieuse : 22 % des enfants PLH sont dénutris sans que leurs parents en aient conscience (enquête du Réseau Lucioles).
Pour autant, depuis une vingtaine d’années, il est constaté une augmentation de l’espérance de vie pour les enfants et les adultes avec polyhandicap. Une étude rétrospective Californienne déjà ancienne (Strauss D et al. Dev Med Child Neurol 2007 ;49 (2):86-92) portant sur 47 200 sujets dont 28 500 enfants âgés de 4 à 14 ans a montré chez les sujets les plus sévèrement atteints une diminution du taux de mortalité de 3,4 %/an et une augmentation de l’espérance de vie de 5 ans par rapport à des études plus anciennes. S’il n’a pas été démontré de lien de cause à effet, on retiendra le rôle probable de l’amélioration des soins médicaux, du soutien social et communautaire et de la prise en charge nutritionnelle et, en particulier, du recours à la gastrostomie.
L’estimation des besoins énergétiques chez l’enfant PLH demeure difficile en raison de la grande hétérogénéité des situations. Les équations de Schofield et Oxford sont possibles pour estimer le REE (dépense énergétique au repos) avec nécessité d’un facteur correctif pouvant varier de 1 à 1,3 selon le tonus musculaire, l’activité physique et le type d’alimentation (orale, entérale). Le risque d’erreur persiste avec une surestimation de 20 % en moyenne et la calorimétrie indirecte est recommandée pour les cas complexes. Si l’enfant est en fauteuil roulant, la diminution est de l’ordre de 60 à 70 % de l’énergie requise pour un enfant sain alors qu’une spasticité va entrainer une augmentation de la dépense énergétique de 10 % environ. De fait, la REE est souvent réduite avec des niveaux d’activité physique-PAL (TEE-dépense énergétique totale/REE) proches de 1,1 à 1,2.
Les besoins en protéines chez l’enfant PLH sont généralement similaires à ceux des enfants sains mais augmentent en cas de dénutrition sévère (2 à 2,4 g/kg/j), d’ulcères de pression ou de chirurgie lourde. Il est pour autant difficile d’atteindre ces besoins en protéines chez les enfants ayant des besoins caloriques faibles, d’où l’intérêt des formules enrichies en protéines et des suppléments protéiques.
Une étude (Katseni V, et al. Clin Nutr. 2021 ;40(12):5734-5741) portant sur 68 enfants avec polyhandicap placés sous intervention nutritionnelle selon les Recommandations 2017 de l’ESPGHAN 2017 a montré sur une période de suivi 12 mois une réduction de la fréquence des enfants dénutris de 32 à 12 %. La personnalisation de la nutrition chez l’enfant PLH réduit donc la prévalence de la dénutrition et la réactualisation des Recommandations de l’ESPGHAN (www.gfhgnp.org) est attendue pour 2026.
En conclusion, par rapport aux enfants sains, l’enfant avec polyhandicap a généralement des besoins énergétiques plus bas et des besoins protéiques comparables. La grande hétérogénéité liée au degré de handicap nécessité une personnalisation de ces apports nutritionnels et une approche multidisciplinaire (diététiciens, pédiatres, gastroentérologues, orthophonistes, kinésithérapeutes) est cruciale pour améliorer leur qualité de vie de même que des travaux de recherche pour affiner les estimations des besoins énergétiques.